Indicador Multidimensional de Calidad de Vida (IMCV)
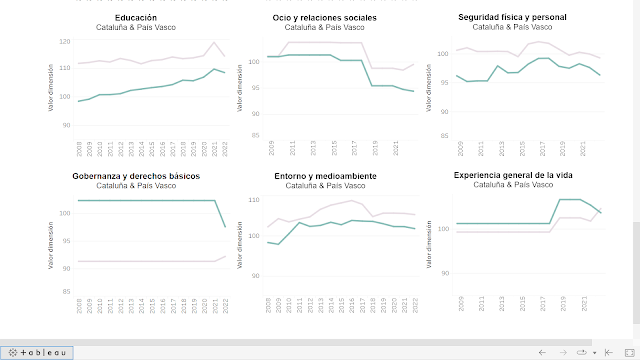
Tots aquells que encara no s'han adonat de la diferència en el benestar individual i col·lectiu entre tenir un estat propi i recaptar els impostos dels ciutadans, o dependre de l'almoïna que et dona el govern central, només han de mirar aquests gràfics que comparen la qualitat de vida a Catalunya (línia verda) i el País Basc (línia grisa). Si després de mirar això, encara no s'han convençut que no hi ha res a fer dins un país que no considera els seus ciutadans com iguals, sinó que n'hi ha uns que poden recaptar i uns altres no, i que això té implicacions en el benestar i la salut, llavors ja podem plegar i callar per sempre. El país i els seus ciutadans quedarà trinxat, ara mateix ja en tenim els símptomes.
L'INE publica aquest indicador de qualitat de vida des de fa anys i compara comunitats autònomes amb índex estatal 100. El que podem veure és que des d'abans de la pandèmia les coses s'han complicat i molt a Catalunya, tant les condicions materials de vida, com de salut, seguretat, educació, governança i drets, entorn i medi ambient. Només en treball semblaria que anem bé (aquesta és la màquina que engreixa a qui et dona almoïna), també en governança i drets.
Aquesta estadística només confirma una impressió col·lectiva que ja en som coneixedors i per tant quant més tardem en canviar-ho, només pot anar a pitjor. El motiu és que hi ha les condicions perquè tot se'n vagi pel pedregar si no podem recaptar els nostres impostos. Així de senzill, així de clar, o s'actua aviat o "es bot fa aigo". Marxem, quant més aviat millor.
PS. La població de Catalunya ja ha superat els 8 milions. Des de l’any 2018, el creixement natural és negatiu, amb més morts que naixements. Els catalans han decidit no tenir tants fills com abans. L’augment sostingut es deu a la immigració, que supera el 20% de la població. Descontrol demogràfic total.