28 d’octubre 2023
27 d’octubre 2023
La qualitat, quina qualitat?
Pla de qualitat i seguretat dels pacients de Catalunya 2023-2027
L'octubre del 2017 feia referència a un informe sobre la qualitat de l'OCDE, i deia que les lliçons apreses eren:
- Lliçó 1. Els sistemes sanitaris d'alt rendiment ofereixen l'atenció primària com a servei especialitzat que ofereix una atenció integral a pacients amb necessitats complexes
- Lliçó 2. L'atenció centrada en el pacient requereix una prevenció primària i secundària més eficaç a l'atenció primària
- Lliçó 3. Els sistemes d'atenció a la salut mental d'alta qualitat requereixen sistemes d'informació de salut sòlids i formació en salut mental a l'atenció primària
- Lliçó 4. Calen nous models d'atenció compartida per promoure la coordinació entre salut i sistemes d'atenció social
- Lliçó 5. Una forta veu del pacient és una prioritat per mantenir centrats els sistemes de salut sobre la qualitat quan les pressions financeres són agudes
- Lliçó 6. Mesurar el que és important per a les persones ofereix els resultats que els pacients esperen
- Lliçó 7. L'alfabetització en salut ajuda a impulsar una atenció d'alt valor
- Lliçó 8. Maximitzar el desenvolupament professional continu i la pràctica en evolució l'aportació dels professionals de la salut
- Lliçó 9. Els sistemes sanitaris d'alt rendiment tenen infraestructures d'informació sòlides que estan vinculats a eines de millora de la qualitat
- Lliçó 10. Enllaçar les dades dels pacients és un requisit previ per millorar la qualitat a través de les vies de cura
- Lliçó 11. L'avaluació externa de l'organització sanitària s'ha d'alimentar de manera contínua cicles de millora de la qualitat
- Lliçó 12. Millorar la seguretat del pacient requereix un major esforç per recopilar, analitzar i aprendre d'esdeveniments adversos
26 d’octubre 2023
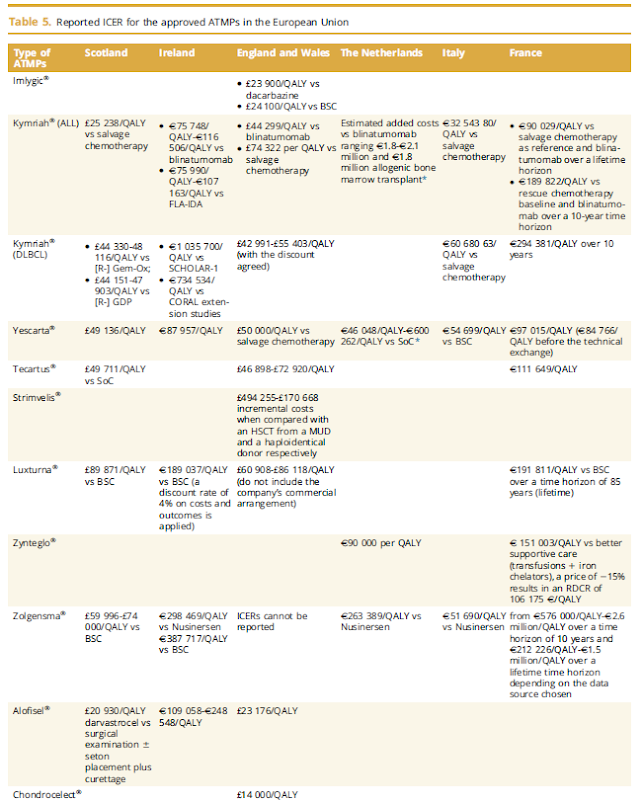
El llindar del cost per QALY se n'ha anat en orris
Financing and Reimbursement of Approved Advanced Therapies in Several European Countries
El temps passa ràpid i aviat farà 50 anys que en Richard Zeckhauser (1976) va proposar els anys de vida ajustats per qualitat (QALYs) com a mesura per calcular el cost efectivitat incremental d'una intervenció sobre la salut i la vida. A data d'avui s'utilitza de forma sistemàtica a molts països per tal de conèixer el valor relatiu dels nous medicaments. Les mancances que té són moltes, i les he exposades en altres ocasions, però malgrat això és utilitzada per organismes reguladors.

Tot plegat confirma, que la idea dels llindars de cost per QALY se n'han anat en orris. Si el cost per QALY no és un referent de la disponibilitat a pagar, aleshores quin és el referent 50 anys després de la seva creació? La mesura pot quedar relegada a un exercici comptable i res més. Per ara, anem donant pals de cec per aquí a prop. Mentrestant, el NICE té els seus criteris que ja està aplicant i que vaig explicar. Roman la incertesa, però hi ha criteris.
A l'article hi trobareu també els preus notificats i alguns descomptes:
Són preus notificats, no són els preus pagats realment perquè a la negociació apareixen descomptes confidencials. I aquest és un altre problema dels QALYs publicats, si no sabem el cost final pel finançador, com podem dir quin és el cost per QALY?. Aquesta és una qüestió que queda a l'aire, almenys per ara.
A l'article hi trobareu molt més material d'interès per fer-nos una idea de la situació en aquest moment de les teràpies avançades, genètiques, cel·lulars i de teixits.
25 d’octubre 2023
Ara la prioritat ha de ser l'accés als serveis de salut
A Population Health Impact Pyramid for Health Care
Aquest abril passat va fer 100 anys que es publica el Milbank Quarterly, revista de referència absoluta en política sanitària. I van preparar un especial d'obligada lectura per a tots aquells que els preocupa la salut poblacional. Avui destacaré un article tant sols.
El missatge de l'article és que cal més pensar en polítiques de salut poblacional que en polítiques d'assistència sanitària. Fins aquí, res de nou. Proposen un esquema per fer-ho operatiu. Es tracta de la Piràmide d'impacte en la salut poblacional:
Fixeu-vos per on comença, amb la formació de les professions sanitàries. Elemental, claríssim. Si no hi ha la formació en la qualitat i quantitat necessària de professionals difícilment tindrem millora en la salut.
I si hi ha un embús en l'accés als serveis perquè no hi ha professionals o la seva productivitat és baixa, aleshores tenim molts més problemes en cascada.
A UK la llista d'espera és de 7,75 milions de persones, a Espanya és de 4,8 milions de persones (quirúrgica i ambulatòria, sense comptar l'espera per proves diagnòstiques), a Catalunya 844.255 persones esperant a data de juliol 2023 (186.665 per cirurgia, 476.623 per consultes i 180.967 per proves). El 10,6% de la població catalana està esperant per a ser atès al sistema de salut. A UK l'11,5% de la població està esperant. A Espanya el 10,1% de la població segueix també esperant.
Podem parlar de determinants socials, comercials i polítics de la salut, però el problema el tenim al capdamunt de la piràmide. Aquesta és la qüestió de fons a la que tantes vegades m'he referit i que no es resol estrictament amb diners. Cal reforma organitzativa, del context de l'assistència sanitària (també a la piràmide).
Com podeu veure amb el meu comentari he girat la orientació de la fletxa, perquè crec sincerament que l'ordre dels factors és erroni. Malgrat considerem la importància dels determinants socials i de l'entorn, si hi ha el 10% de la població esperant perquè no pot accedir als serveis, aleshores allò de que l'atenció sanitària influeix menys que altres factors en l'assoliment de la salut no se sosté. I no se sosté perquè si no hi ha accés no hi ha atenció. Així de clar. Quan es parla dels determinants de la salut, la premisa és que l'atenció sanitària existeix, però quan hi ha llistes d'espera d'aquesta magnitud i sense prioritzar, aleshores ja som en un altre entorn. Un entorn indesitjable on parlar de determinants socials està bé, però que primer caldria reduir fonamentalment aquest 10% de la població que espera massa temps per ser atesos.
Per tant el missatge avui hauria de ser hem de pensar el polítiques de salut poblacional però si no hi ha accés, aleshores la prioritat són les polítiques d'assistència sanitària, i per sobre d'això la formació de professionals i la disponibilitat de recursos i infraestructures. Ens trobem a prop d'una emergència sanitària. O potser ja hi som i no ens n'hem adonat.
24 d’octubre 2023
Ser el primer o ser el millor
First-in-class versus best-in-class: an update for new market dynamics
La dinàmica del mercat farmacèutic és singular. No és un sol mercat, n'hi ha molts, per cada grup i subgrup terapèutic com a mínim. I dins d'aquests mercats hi ha decisions estratègiques a considerar a l'hora de treure un producte. Què cal fer? qui hi surt guanyant més? el primer que arriba o el millor?.
Els de Boston Consulting Group tornen a fer una anàlisi que havien fet fa una dècada i arriben a la conclusió que qui més guanya és el que sitúa el producte al mercat primer. La velocitat és el més rellevant a hores d'ara.
Tot plegat té conseqüències, que l'article no explica. Amb aquest afany d'anar ràpids ens trobem amb medicaments que són aprovats i als tres anys cal retirar-los del mercat per baixa eficàcia i elevada toxicitat. És el cas de Blenrep per a mieloma múltiple. El que vol dir és senzillament que no s'han fet bé les coses. El regulador ha mirat cap una altra banda i no ha fet la tasca que li corresponia.
Per tant, atenció a la velocitat, perquè encara que sigui un avantatge estratègic, pot sortir car, qué és el que li ha passat a GSK. La vergonya més gran però és que la FDA ja faci 10 mesos que l'ha retirat i l'EMA encara s'ho estigui pensant. Ja sabem com les gasta.
I si ets el millor i el més ràpid, llavors pots capturar el 100% del valor, això és el que diuen els de BCG. Evident. Mireu aquest gràfic:
23 d’octubre 2023
Pharma confidential (3)
Ara fa una dècada vaig escriure un post amb aquest mateix títol: Pharma confidential. Els temes queden oberts i no es tanquen de cap manera. Llavors explicava que havíem entrat en un nou món on els preus dels medicaments eren desconeguts per tothom, menys pel ministre de salut i la companyia farmacèutica. D'això se'n diu opacitat, exactament la cara oposada de la transparència sobre la qual hi ha lleis molts clares. I no ha passat res en una dècada.
L'Audiència Nacional ara ha exigit que es faci públic el preu de Zolgensma, després d'anys de litigis. I resulta que encara es pot anar al Suprem i tombar-ho (!). Algú podria ara entrar a debatre els arguments de les parts, però no cal. Si estem d'acord amb el principi de transparència i que tenim dret a saber com es gasta el diner públic, no podem acceptar de cap manera que en els medicaments hi hagi una excepció. La opacitat és la font de la corrupció i l'arbitrarietat. És la forma que el poder s'allunya del poble i es converteix en casta intocable. I si no ho volem un poder autoritari i corrupte, llavors els preus han de ser públics.
El preu del medicament Zolgensma per l'atrofia muscular espinal està costant als contribuents 1.340.000 € per dosi. Aquesta és la xifra que ha conegut Civio, l'organització demandant. Una xifra que encara el Ministeri no ha fet pública i que esperem que ho faci, per aquest medicament i tots els altres que vinguin.
Si voleu resseguir la sèrie d'articles sobre aquest tema, la trobareu aquí. Especialment recomano els capítols: La farsa dels preus confidencials.
És del tot inadmissible que segueixi així aquesta qüestió i que després alguns s'omplin la boca d'interventors, control de despesa pública i Tribunals de comptes. Si algú s'ho salta i no passa res, tothom pot demanar el mateix oi?. Doncs potser aviat ho veurem, si això no es corregeix.
20 d’octubre 2023
La teràpia cel·lular s'enlaira
The next-generation CAR-T therapy landscape
He parlat del receptor antígen quimèric en diverses ocasions. Les teràpies CAR-T representen un avenç extraordinari però ha estat difícil fins ara aplicar-ho a tumors sòlids, degut a problemes de seguretat i eficàcia. Aixo està canviant per moments i a aquest article podeu trobar la referència als 200 actius en marxa. Fixeu-vos que el concepte financer ja es troba normalitzar a la literatura clínica, enlloc de parlar d'assaigs clínics en curs.
El plantejament és divers, segons es tracti de l'origen de les cèl·lules, alogèniques o autòlogues. Per altra banda, l'edició genètica i la biologia sintètica ofereixen millores substancials a la tecnologia CAR-T existent i això fa que se superin limitacions anteriors.19 d’octubre 2023
Un disbarat rera l'altre (9)
Pla Operatiu d’accés a la innovació al Sistema de Salut de Catalunya
El mes de novembre de 2010 escrivia en aquest blog quin és el concepte d'innovació segons West:
La innovació es podria definir com “la introducció i aplicació deliberada, dins d’un rol, grup o organització, d’idees, processos, productes o procediments que siguin nous per a la unitat d’adopció corresponent, i dissenyats per beneficiar de forma significativa l’individu, el grup o la societat en general”
De definicions d'innovació n'hi ha moltes i segurament millors. Aquesta fa referència a dos tipus d'innovació, la tecnològica i l'organitzativa. Torno a repetir a data d'avui el que deia llavors:
Al sector salut es parla sovint d'innovació tecnológica i poc d'innovació organitzativa. La primera depèn sobre tot dels recursos disponibles, la segona de les capacitats directives i la magnitud de la resistència al canvi.
Es parla tan poc d'innovació organitzativa que al document del govern "Pla Operatiu d’accés a la innovació al Sistema de Salut de Catalunya" ja no se'n parla gens. La innovació és tecnològica i prou. I per això cal procurar l'accés ràpid a aquest tipus d'innovació, i això és tot. Fast track és la paraula més repetida a tot l'informe. Aquesta pista ràpida no sabem ben bé on porta però ha de ser ràpida.
És molt rellevant que un govern situï com a prioritat la innovació, i és molt trist que alhora que és tant important externalitzi la coordinació a una Fundació Privada, això si participada per molts. Fins i tot el document s'acaba publicant amb la marca de la Fundació a la capçalera i a sota la del Govern, quin desgavell (!).
La innovació, per a crear-la i adoptar-la cal que es produeixi en un entorn, en una cultura que promogui la innovació. La innovació no és precisament un mercat de compra-venda com voldrien alguns i a més ho reflecteixen així amb aquestes paraules. La lògica de "si comprem innovació serem més innovadors" esdevé espúria.
En tot el document no he sabut trobar referències a la necessària aprovació regulatòria de productes sanitaris, de software, algoritmes i subministraments en general. El document creu que a Catalunya tenim competències per decidir quines prestacions són segures, eficaces i cost-efectives, i tenim el finançament per donar pista ràpida d'accés quan s'ha pres una decisió sobre la que no tenim cap competència per prendre. La claca volia pista ràpida, ara ja la ha reflectida en un Pla operatiu. Tot plegat, un disbarat notable. La innovació no s'ho mereix i els ciutadans tampoc. Tot plegat és fum que se l'emporta el vent.
PS. Podríem entrar en detalls però us ho estalvio. En tot el document no trobareu cap referència a innovació cost-efectiva. Cap. Impressionant, en ple segle XXI.
PS. Podeu estalviar temps del vostre temps deixant de llegir-lo.
PS. Per si voleu seguir la sèrie, aquí teniu els 8 capítols anteriors: Un disbarat rera l'altre
PS. Lectura recomanada sobre la guerra de Gaza.
18 d’octubre 2023
L'atac a la salut (2)
Perilous Medicine: The Struggle to Protect Health Care from the Violence of War
Local doctor connected to both sides reacts to Hamas attacks
Ending Violence Against Health Care in Conflict
Just aquest dies estic llegint a Rovira i Virgili en un dietari titulat "Els darrers dies de la Catalunya Republicana" en format blog. És una lectura molt colpidora altament recomanable. Ens han explicat la guerra civil moltes vegades, però si llegiu les impressions íntimes de cada dia quedareu corpresos. La vida es capgira per moments, els referents s'esvaeixen, els recursos desapareixen o es veuen minvats i tems per la pròpia vida i la dels familiars i amics. La guerra és destrucció.
La lectura coincideix amb la guerra de Gaza, l'atac a un hospital i l'èxode des del nord, una situació molt complexa que fa molt que dura i que ara ha agafat una nova dimensió. Ja fa anys que participo en una organització, Healing across the divides, que busca aquest objectiu:
Measurably improve the health of marginalized people living in Israel and the Occupied Palestinian Territories via community-based intervention.
Podeu contrastar el que fa resseguint les memòries anuals a la web. El seu director i bon amic Dr. Norbert Goldfield va sortir a TV fa uns dies explicant la seva visió del conflicte. Ho trobareu aquí. El missatge fonamental: “It’s absolutely tragic. Civilian lives, wherever, absolutely should not be touched,”. La convenció de Ginebra i els drets dels civils en temps de guerra cal que es repectin.
Malauradament som lluny d'això avui. I és per això que una vegada més cal reclamar que l'ajuda humanitària ha de poder arribar, que els serveis de salut han de poder disposar de recursos i que s'han de protegir, que als professionals sanitaris se'ls ha de respectar per tal que puguin dur a terme la seva tasca.
Precisament durant la pandèmia vam fer un webinar sobre aquesta qüestió. Trobareu les referències aquí. En Leonard Bernstein ens va presentar el seu llibre sobre com cal protegir la salut en temps de guerra. Ell va ser President de Metges per als Drets Humans, un gran tipus.
En aquest moment tant crític, tot el que diu al llibre al capítol 8 i a les conclusions caldria que fos aplicat i respectat.
PS. I mentrestant ningú hauria d'oblidar el genocidi que està passant a Nagorno-Karavakh davant els ulls de tothom i amb la complicitat de la Unió Europea.
17 d’octubre 2023
Tot esperant Amazon care
Direct: The Rise of the Middleman Economy and the Revolution Underway
Als USA ha crescut el paper dels intermediaris al sector salut i el The Economist en mostra la situació:
Tant que tothom s'omple la boca dels beneficis de les farmacèutiques ara resulta que als USA, en són uns altres qui els han passat davant. Quan una economia gasta el 17% del PIB en salut i té aquests nivells de concentració de mercat, hi ha motius per preocupar-se. La qüestió del moment és si Amazon care, un intermediari més, serà el proper disruptor o els que hi ha ara li posaran prou barreres d'entrada.
La importància de la intermediació en els sectors econòmics és objecte d'anàlisi a un llibre recent, aquí deixo la referència:
16 d’octubre 2023
Pharmanòmica
Pharmanomics. How Big Pharma Destroys Global Health
He enllestit la lectura d'aquest llibre, on el pitjor és el títol, mentre que el contingut és desigual. Ja he dit moltes vegades que tota generalització acaba en distorsió d'informació. Dir que big pharma destrueix la salut global és agosarat d'entrada. Hi ha de tot com per tot arreu
El capítol 1 va dedicat a escàndols de la indústria. Tema conegut i explicat suficientment a molts llibres que he mostrat en aquest blog. Si n'heu llegit algun, us podeu saltar el capítol. Que hi hagi escàndals no vol dir que tots siguin de tots i de la mateixa manera, hi ha nivells, és clar. El dels Sackler assoleix el nivell màxim d'escàndol de tots els temps.
El segon capítol parla de la financialització del sector. Tema familiar també pels que llegiu el blog. S'oblida del llibre "Capitalizing a cure" i en canvi fa un repàs a qüestions concretes de tres companyies, Pfizer, Gilead i Abbvie. Tot explicat i detallat, bé però curt.
El tercer va de la vacuna COVID amb una breu nota sobre Moderna i el programa COVAX. El quart entra en detalls de la pandèmia i com la monetitzen AstraZeneca, Pfizer, Moderna, per guardar. El capítol 6 va d'hospitals i no sé perquè. El setè de les llicències i acords TRIPS en temps de pandèmia, és una crònica d'un desgavell.
Acaba el vuitè capítol sobre què caldria fer, fonamentalment amb el monopoli que atorguen les patents. Es fa aquestes preguntes:
Why should the public contribute tax money to the development of most of the drugs we use while our citizens then cannot afford those same drugs? Why do we remain dependent on a pharmaceutical industry that has slashed investment in the actual production of medicines, therefore rendering ourselves unable to deal with epidemics that might become more frequent in future decades?
I de tot el que diu em quedo amb una referència a considerar en el futur. Duncan McCann proposa la creació d'una Propietat Intel·lectual Pública Comunitària amb unes regles. Trobareu l'informe aquí. En parlarem més endavant.
Segons l'interès de cadascú, al llibre apareixen algunes informacions útils, ara bé, d'altres són simplement refregits de dades aparegudes en altres llocs i sense massa ordre. Si jo hagués estat l'editor li hauria demanat revisar-lo en profunditat, però els de Verso són així.
13 d’octubre 2023
Cap on va la indústria Medtech?
Medtech Pulse: Thriving in the next decade
Ara es parla de la indústria Medtech quan abans parlàvem de Medical Devices o subministraments mèdics. Medtech té més glamour. Per a mi el llibre de referència per aquest sector és el d'en James Robinson, "Purchasing Medical Innovation: The Right Technology, For the Right Patient, At the Right Price". Ja té uns anys, però segueix vigent.
A data d'avui el que cal llegir és l'informe que ha publicat McKinsey per saber que té el sector al seu davant i com enfrontar-s'hi. La credibilitat que li vulgueu donar és una opció personal. Com a qualsevol informe de consultors, el manual diu que primer cal crear angoixa, mostrar la incertesa i les coses que no van o no aniran bé.
Un sol gràfic és capaç de resumir-ho tot, fins abans de la pandèmia tot anava bé, però després s'ha capgirat. La rendibilitat financera/borsària ha baixat del 21% al 2%. Elemental!. El que caldria és comprendre com la pandèmia va afectar al sector, i no projectar ombres com si l'efecte pandèmic persistís després de 2023...
Les tendències estan ben dibuixades, d'això en saben molt i per això cal llegir l'informe. Però llavors els consultors apareixen per assenyalar quines són les opcions de futur, i si no saps gestionar ecosistemes no ets ningú, excepte que els consultors (ells) t'ajudin.
Aquestes són les fonts d'ingressos basades en ecosistemes, diuen:
Aquí tothom pot fer les prediccions que vulgui per als propers 10 anys, i si no l'encerten ningú se n'adonarà perquè som poc amants dels arxius i hemeroteques. Si hi anéssim més sovint trobaríem grans sorpreses i alhora molts motius per no fer cas de prediccions.
12 d’octubre 2023
La perversió del capital-risc (3)
Plunder: Private Equity’s Plan to Pillage America
Repasso The New York Review of Books i hi trobo dos articles que m'interessen sobre capital-risc. No es tracta d'un comentari amable, precisament. Citen dos llibres, un del que ja en vaig parlar, i un altre que acaba de sortir.
A "Plunder: Private Equity’s Plan to Pillage America" hi trobareu a la primera part en quins negocis se centra el capital-risc. I és clar, al capítols 4 i 5 hi trobareu la dependència i salut, com bé sabem. Hi trobareu històries de fallides i desordres de tota mena. La segona part va de com se'n surten amb el negoci. I la tercera, sobre què caldria fer per capgirar la situació i acaba amb una agenda per la reforma. Aquesta part va dirigida als canvis regulatoris necessaris per reduir els efectes negatius de la seva activitat. Es una llista llarga del que caldria fer per part del govern i del parlament. Al final avisa "no fer res és un gran risc".
Es tracta d'un llibre amb molts exemples i molt USA, però convé tenir-lo present perquè el capital no té fronteres.
11 d’octubre 2023
Hem de parlar
Un dels moments més creatius del programa de TV "Persones Humanes" era quan sortia el Dr. Soler amb la secció "Hem de parlar". No era pas cap doctor, el seu germà si, però ell se'n deia i donava consells per a l'apassionant món de la parella. "Hem de parlar" és una frase que forma part del sistema 2 que diria Kahneman. En un món presidit per la immediatesa i les dreceres mentals per a la presa de decisions, aturar-se a reflexionar és molt recomanable.
Un primer article al que vull referir-me fa una revisió dels factors pels quals el NICE pren les decisions, i diu:
- Cost-efectivitat
- Incertesa
- Impacte pressupostari
- Necessitat clínica
- Innovació
- Raresa
- Edat
- Causa de la malaltia
- Impacte social
- Influència de les parts implicades
- Procés
i la conclusió és:
In conclusion, this review demonstrates that though NICE decision-making has historically been strongly influenced by concern for cost-effectiveness, this is by no means the only consideration. Many other factors have also been observed to play a substantive role in decision-making, interacting with each other in ways that appear complex and are yet to be fully understood.
Missatge d'interès per tots aquells que es focalitzen en excés en el cost-efectivitat normatiu sense modular com el regulador el duu a la pràctica.
Llegeixo també un segon article que comença amb la frase, "Hem de parlar" i aquesta vegada és sobre els valors que incorpora l'avaluació de tecnologies sanitàries. Comença amb definicions, bona forma d'iniciar un debat:
Decisions about which health care interventions to provide, and to whom, have substantial implications for the health and wellbeing of society and are fundamentally grounded in normative considerations about which reasonable people will disagree. These decisions must, therefore, be transparently reported and morally justified if they are to be seen as legitimate. At present, limitations in the language used to articulate normative reasoning are likely to undermine both perceived legitimacy and fairness.
The proposed framework provides a tool for more clearly articulating the rationale on which priority-setting decisions are based and allows decision-makers to be more explicit about how the available evidence has been evaluated, and the role that it has played in guiding them towards their conclusions. As such, it constitutes an attempt to strengthen the legitimacy of HTA as a tool for healthcare priority-setting and is offered for further debate and development by those in the academic and policy communities.
La legitimitat de l'avaluació de tecnologies com eina de priorització està en hores baixes. Ho vaig explicar no fa massa. Introduir elements com els que s'assenyalen pot ser d'interès, ara bé, convindria abans desfer el camí de crear fons específics per malaltia que ha fet el NICE. Altrament es construiria sobre fonaments inconsistents. A Catalunya, tot plegat no afecta a res de res, l'avaluació de les tecnologies es troba a terra de ningú (no-man's land). I sabent-ho, encara n'hi ha que s'omplen la boca del mots sostenibilitat i accés i alhora no hi ha capacitat de definir instruments que ho farien possible.