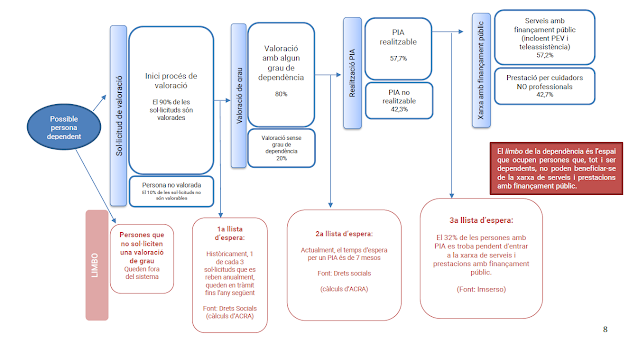
Endevina sota de quin vas es troba la boleta. El triler et proposa aquest joc i espera que apostis a un dels tres vasos per guanyar. Evidentment les teves apostes seran en va, però tu d'entrada no ho saps. Ell controla la boleta i la farà desaparèixer amb una velocitat insospitada. Es tracta d'un engany premeditat en el que els jugadors hi cauen una vegada rera l'altra. Generalment el triler té uns camarades que l'ajuden a magnificar les apostes de les víctimes del joc i que el triler de vegades els deixa guanyar, tot queda entre amics.
El pressupost públic s'ha convertit en una maniobra de trilerisme magnífica. On és el pressupost? Algú el fa anar d'un lloc cap a l'altra com si la gent es pensés que tenim uns recursos superiors als de l'any passat per fer creure que els hem augmentat, quan en realitat són inferiors.
Resulta que avui el govern diu que aprova els pressupostos de salut per un import de 11.423m €. Com que tenim 7.900.489 persones amb dret als serveis de salut, resulta que hi dedicarem 1.445€ per persona. I vés per on, el pressupost definitiu de 2022 ha estat de 12.008m€ (p.70), 585m€ més, 1.540€ per persona (Hi havia 7.794.749 persones el 2022).
El trilerisme pressupostari ha aconseguit que el 2023 tinguem un pressupost per persona inferior al de l'any anterior en un 6,1% (!). L'any 2020 vam gastar 1.786€ per càpita, hi havia pandèmia, és cert. Però el 2023 tindrem un pressupost que serà un 19,1% inferior al que vam gastar per càpita el 2020 (!).
Les dades són aquestes i són dures de païr. Però encara més ho és la farsa a la que alguns ens volen acostumar cada any per aquestes dates. Ha arribat l'hora de dir les coses pel seu nom. Els pressupostos es fan per gestionar uns recursos, i hi ha una responsabilitat en la seva execució eficient. Quan ens saltem aquesta lògica, aleshores el joc polític del tacticisme interessat, el cinisme i el trilerisme ho impregna tot, i es deixa de banda el més important que és fer front a les necessitats de salut amb una gestió acurada dels recursos disponibles.
PD. Els diaris no es posen d'acord. Al Periódico diuen 12.212m€, l'Ara diuen que el pressupost de salut són 11.910m€, encara menys...i si miro la web d'Economia (p.232) 11.635m€ encara menys i si miro nota de premsa gencat.cat 11.423m€ encara menys...Em quedo amb aquesta xifra (i modifico la versió anterior d'aquesta entrada). Que algú es posi d'acord, si us plau. Per altra banda, intento buscar la liquidació del pressupost de 2021 i quina casualitat, el link no funciona!. Quin desgavell!
PD. Aquestes dades que he reflectit són les oficials, però previsiblement no les veureu publicades als mitjans. Ningú mossega la mà de qui li dona el menjar.
PD. Estalvio comentaris per als que encara parlen de revertir les retallades i que no s'han adonat que els recursos actuals són molt superiors i ja fa anys que es van revertir, però no saben canviar de mantra.
PD. Això ho vaig escriure el 2011, El gran engany, és l'entrada més vista d'aquest blog. Fa referència al que va fer aleshores el govern tripartit. Més material sobre despesa sanitària
À trois