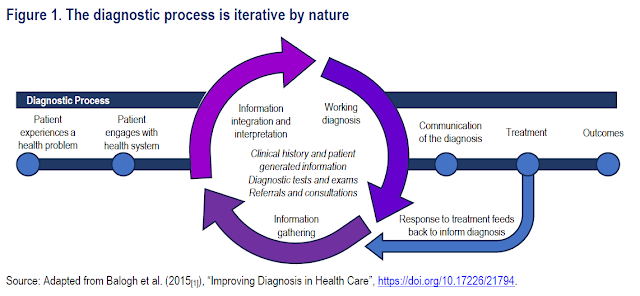
La diagnosi és un procés complex i iteratiu, inherentment propens a errors en la identificació precisa i oportuna dels problemes de salut subjacents, així com en la comunicació d'aquests als pacients. S'estima que fins a un 15% de les diagnosi són inexactes, endarrerides o errònies. Aquests errors diagnòstics tenen un impacte negatiu en els resultats dels pacients i augmenten l'ús dels recursos sanitaris. La càrrega financera directa de les diagnosi errònies, les subdiagnosi i les sobrediagnosi combinades s'estima en un 17,5% de la despesa sanitària total, o un 1,8% del PIB en un país típic de l'OCDE que destina una desena part del seu PIB a l'atenció sanitària. Reduir l'error diagnòstic té el potencial d'estalviar grans costos mitjançant la millora de l'eficiència sanitària i la reducció dels danys al pacient. Es calcula que una reducció a la meitat de les taxes d'error diagnòstic podria generar un estalvi del 8% de la despesa sanitària, la qual cosa equivaldria a 676.000 milions de dòlars anuals en els països de l'OCDE.
L'informe aborda quatre punts principals:
- Defineix l'abast de l'error diagnòstic.
- Il·lustra la càrrega de l'error diagnòstic en condicions comunament diagnosticades.
- Estima els costos directes de l'error diagnòstic.
- Ofereix opcions polítiques per millorar la seguretat diagnòstica.
Conceptes Clau i Dades Importants
- Definició d'Error Diagnòstic: Es defineix com la incapacitat de proporcionar una explicació precisa i oportuna del problema de salut del pacient o de comunicar-la al pacient. Inclou la diagnosi errònia (wrong diagnosis), la diagnosi retardada (delayed diagnosis) i la diagnosi perduda (missed diagnosis). L'informe també inclou la sobrediagnosi i la subdiagnosi dins l'abast de l'error diagnòstic.
- Diagnosi vs. Diagnòstics: La diagnosi és el procés d'identificació d'una malaltia, que implica la recollida d'informació (símptomes, històries, proves) i el raonament clínic. Els diagnòstics es refereixen a les eines, mètodes i procediments utilitzats per determinar una diagnosi, com ara anàlisis de sang o imatges.
- Exactitud Diagnòstica: La capacitat d'una prova per identificar correctament qui té o no una diagnosi particular, impactada per la fiabilitat (consistència) i la validesa (sensibilitat i especificitat). Les proves de baixa precisió poden conduir tant a l'atenció innecessària (falsos positius) com a la diagnosi tardana i la progressió de la malaltia (falsos negatius).
- Incidència i Càrrega: La majoria de les persones experimentaran almenys un error diagnòstic al llarg de la seva vida. S'estima que 2,6 milions d'errors diagnòstics es produeixen anualment als Estats Units, resultant en aproximadament 371.000 morts i 424.000 discapacitats permanents. El 80% dels danys causats per una mala pràctica diagnòstica es consideren prevenibles.
- Costos Directes i Indirectes:
- Els costos directes de la càrrega financera dels errors diagnòstics s'estimen en el 17,5% de la despesa sanitària total.
- La subdiagnosi i la sobrediagnosi generen costos innecessaris. Per exemple, la sobrediagnosi de càncer de pròstata pot representar fins al 40% dels costos totals de la detecció. La sobrediagnosi de càncer de tiroides a França es va estimar en 60-160 milions d'euros entre 2011 i 2015.
- La subdiagnosi de malalties mentals no tractades a Indiana va costar 4.200 milions de dòlars anuals, principalment en costos indirectes per desocupació i baixa productivitat.
- Els costos indirectes dels errors diagnòstics poden ser comparables al 0,7% del PIB anual.
- A més, els errors diagnòstics, especialment la sobrediagnosi, contribueixen a la petjada de carboni de la salut, ja que generen emissions sense millorar la salut.
Causes de l'Error Diagnòstic
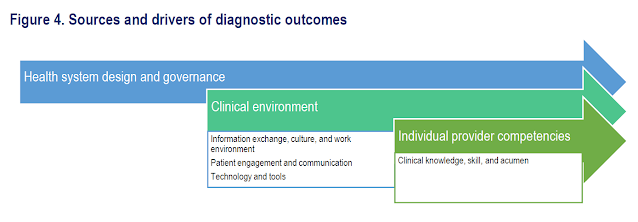
L'error diagnòstic té nombroses causes a nivell micro (individual), meso (organitzatiu) i macro (sistema):
- Biaixos Cognitius i Comportament: Els professionals sanitaris poden veure's afectats per biaixos cognitius (excés de confiança, baixa tolerància al risc, emmarcament, ancoratge, disponibilitat, tancament prematur) que afecten la precisió. Més del 80% dels esdeveniments adversos diagnòstics identificats als Països Baixos eren prevenibles i relacionats amb errors humans.
- Deficiències Sistèmiques: Mala comunicació entre l'atenció primària i secundària, tecnologia de la informació deficient (històries clíniques electròniques mal dissenyades).
- Subdiagnosi: Principalment per la falta d'accés a l'atenció sanitària i el biaix implícit per part del diagnòstic (per exemple, basat en l'origen ètnic del pacient).
- Sobrediagnosi: Impulsada per l'avanç de la tecnologia (que detecta anomalies més petites), l'expansió contínua de les definicions de malaltia, els llaços financers amb les empreses de tecnologia biomèdica, els incentius financers (per exemple, el pagament per serveis) i la cultura mèdica (excés de precaució, pressió dels companys). L'exemple de la sobrediagnosi de càncer de tiroides a Corea il·lustra com els canvis en la remuneració van disparar les diagnosi.
- Tecnologia Digital: Els dispositius de monitorització portàtils (wearables) poden contribuir a la medicalització de la vida quotidiana i a la sobrediagnosi, ja que els metges de capçalera no estan preparats per gestionar tantes dades.
- Proves Genòmiques: Tot i millorar la precisió, la seva complexitat i la manca de formació dels metges per interpretar-les poden portar a errors o proves incorrectes. La comunicació dels resultats genètics als pacients també comporta riscos d'ansietat.
- Medicina Defensiva i Pressió del Pacient: Es creu que contribueixen a la sobrediagnosi, però les proves suggereixen que el seu impacte podria ser sobreestimat.
Opcions Polítiques per Millorar la Seguretat Diagnòstica
L'informe proposa un conjunt de palanques polítiques per abordar les causes de l'error diagnòstic:
-
Mesura i Retroalimentació:
- La mesura de l'error diagnòstic és difícil i s'ha subestimat.
- Cal definir indicadors centrats en estructures, processos i resultats.
- L'ús d'Històries Clíniques Electròniques (HCE) és fonamental, permetent la detecció d'errors (per exemple, eines de Safer Dx) i la vigilància contínua.
- L'enllaç de dades (linking data) de diferents fonts (atenció primària, hospital, registres, mortalitat) és crucial per obtenir una imatge longitudinal de la trajectòria del pacient i identificar errors. El model SPADE (Symptom-Disease Pair Analysis of Diagnostic Error) és un exemple que utilitza aquesta vinculació de dades.
- La mesura ha d'incloure tots els tipus d'errors, amb un enfocament inicial en les condicions que causen més danys (malalties cardiovasculars, infeccions, càncer).
- La infraestructura d'informació ha de millorar per permetre la governança de les dades sanitàries i la recopilació rutinària de PREMs i PROMs (mesures d'experiència i resultats reportades pels pacients).
- Tot i que la documentació de diagnòstics i resultats de proves en HCE és alta (96-97% a l'atenció primària), l'intercanvi electrònic de proves de laboratori i diagnòstics amb professionals externs és només del 61%.
-
Entorn Polític i Regulador:
- Introducció de polítiques que promoguin la diagnosi oportuna. Alguns països monitoritzen els temps d'espera (Eslovènia) o tenen estàndards de rapidesa (Austràlia, Colòmbia, França).
- Actualització de guies clíniques i protocols per incloure la seguretat diagnòstica i la gestió de les expectatives dels pacients.
- La regulació dels dispositius mèdics ha de ser més robusta, especialment per als productes directes al consumidor, amb una vigilància posterior a la comercialització més sòlida.
- Reformes dels models de finançament per passar de pagaments per servei a pagaments agrupats basats en cicles d'atenció i resultats, incentivant l'eficiència i l'accés basat en la necessitat.
- Cooperació Nacional i Internacional: Desenvolupar estratègies nacionals de seguretat del pacient que incloguin la seguretat diagnòstica, amb compromís de líders, proveïdors i la societat civil. L'exemple de Corea amb el càncer de tiroides demostra com la pressió interna dels metges pot canviar les polítiques.
-
Reorientació de la Pràctica Mèdica i els Comportaments:
- Cultura de Treball i Treball en Equip: Fomentar una cultura de consulta entre iguals i discussió multidisciplinària per a la revisió diagnòstica. Les dades mostren que la qualitat de les transicions d'atenció i l'intercanvi d'informació entre unitats hospitalàries podria millorar.
- Implicació Activa del Pacient: Els pacients són membres clau de l'equip de salut i poden detectar errors. Proporcionar als pacients accés als resultats de les seves proves els capacita. La comunicació clara i documentada de la diagnosi per part dels professionals sanitaris és essencial, amb formació en comunicació sanitària.
- Tecnologia Digital i IA: Millorar les interfícies de les tecnologies d'informació sanitària (HCE) per donar suport a la presa de decisions diagnòstiques. L'ús de la intel·ligència artificial (IA) pot ajudar a millorar la diagnosi, però cal ser cautelós amb els errors i biaixos dels algorismes. La IA ha de ser validada clínicament i els professionals han de rebre formació per integrar-la al flux de treball. El coneixement tàcit dels metges, que la IA no pot replicar, és crucial.
- Desenvolupament de Coneixements i Habilitats:
- Calibració Diagnòstica: Equilibrar la manca de proves (que podria perdre una diagnosi) amb l'excés de proves (perjudicial i costós). La confiança dels metges en la seva capacitat diagnòstica ha d'alinear-se amb la qualitat objectiva de la diagnosi.
- La formació universitària ha d'incloure habilitats transversals com els biaixos cognitius, la reflexió, la comunicació i el treball en equip.
- La retroalimentació sobre el rendiment diagnòstic hauria de ser una norma.
En conclusió, l'informe destaca que la seguretat diagnòstica és un pilar fonamental de l'atenció sanitària de qualitat. Abordar els errors diagnòstics (diagnosi errònies, retardades, subdiagnosi i sobrediagnosi) no només reduirà el sofriment dels pacients, sinó que també generarà un estalvi econòmic substancial als sistemes sanitaris. Això requereix un esforç coordinat que inclogui canvis en la cultura mèdica, la millora de la recollida i anàlisi de dades, la regulació adequada de les tecnologies i la formació contínua dels professionals.